29 октября – Всемирный день борьбы с инсультом

С 2006 года по инициативе Всемирной организации по борьбе с инсультом во всем мире отмечается Всемирный день борьбы с инсультом. 29 октября представители медицинских сообществ, политические и общественные организации и деятели призывают мировую общественность к активным действиям во всемирной борьбе против инсульта. В 2018 году Всемирный день борьбы с инсультом проходит под девизом «Мы сильнее инсульта».
Мероприятия в рамках Всемирного дня борьбы с инсультом направлены на информирование общества о проблематике инсульта, методах его диагностики и лечения, важности своевременного прохождения диспансеризации и профилактических осмотров, а также знании признаков инсульта и порядка оказания помощи людям с подозрением на возникновение данного заболевания.
Сосудистая эпидемия
Сосудистые заболевания головного мозга являются одними из наиболее распространенных среди сердечно-сосудистых заболеваний, а последствия инсульта приводят к значительным показателям временных трудовых потерь и первичной инвалидности.
Ежегодно в России фиксируется более 450 тысяч случаев инсульта.
Заболевания острым нарушениям мозгового кровообращения (ОНМК) в России составляют 2,5 – 3 случая на 1000 населения в год, а смертность в остром периоде ОНМК составлят 35%, и ежегодно увеличивается на 12–15 % к концу первого года; в течение 5 лет после инсульта умирают 44% пациентов.
Постинсультная инвалидизация занимает 1-е место среди всех причин инвалидности и составляет 3,2 но 10 тыс. населения.
Важно отметить, что в России от цереброваскулярной патологии люди умирают в более молодом возрасте, чем в странах Запада. Так в США среди всех случаев смерти от болезней системы кровообращения менее 10% приходится на возраст до 65 лет, в то время как в России в этом возрасте умирают 30% больных. В России смертность от инсульта одна из самых высоких в мире. На ее долю приходится 175 смертей на каждые 100 тыс. человек.
Факторы риска инсульта
Основное значение в снижении заболеваемости, смертности и инвалидизации вследствие инсульта принадлежит первичной профилактике цереброваскулярных заболеваний, включающей воздействие на регулируемые социальные, бытовые и медицинские факторы риска. Согласно данным ВОЗ, факторы риска, связанные с инсультом можно свести к четырем категориям:
1. Основные модифицированные факторы риска (повышенное артериальное давление, сахарный диабет, повышенный уровень холестерина, низкий уровень физической активности, нерациональное питание и ожирение, курение, мерцательная аритмия и другие заболевания сердца);
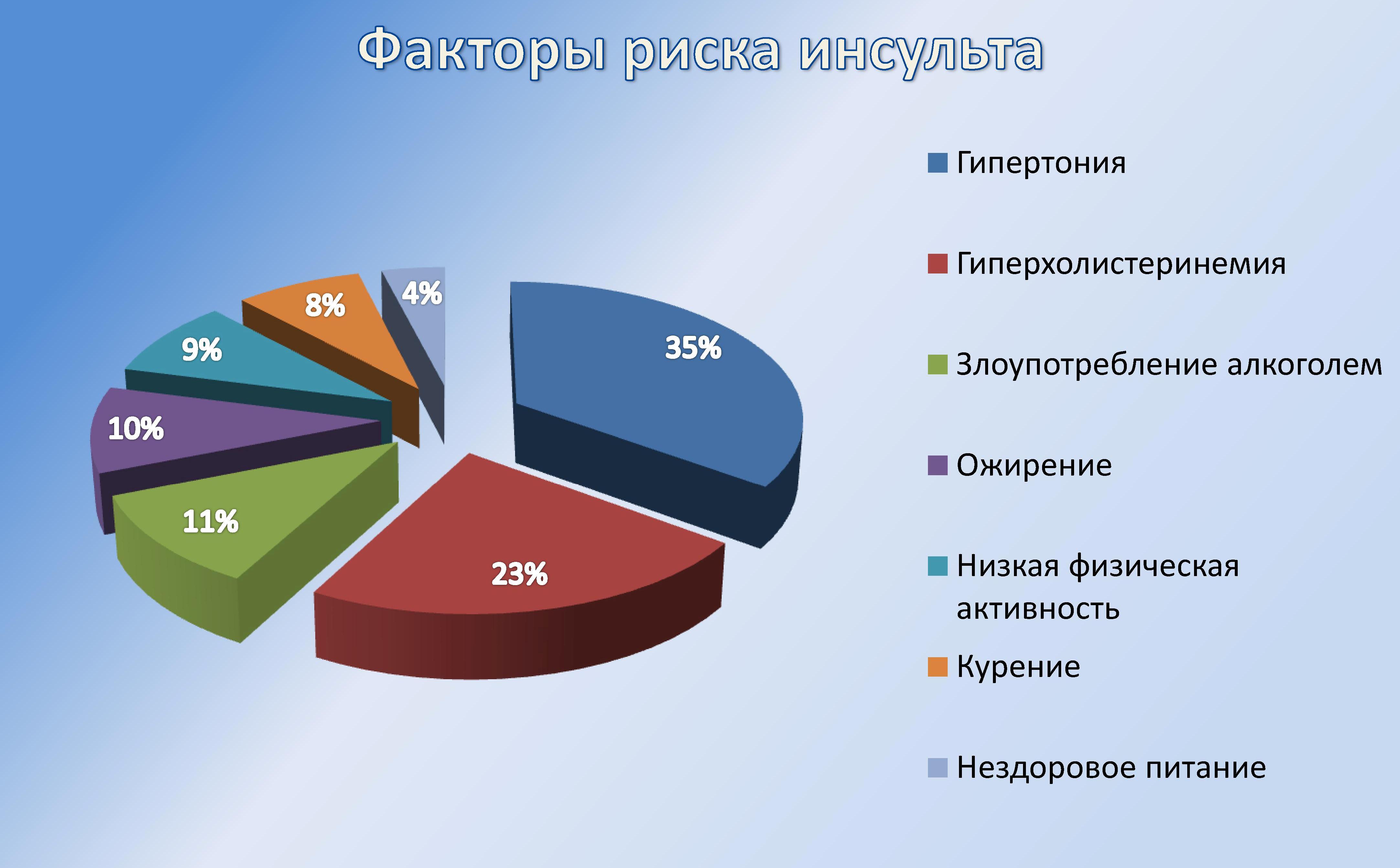
2. Другие модифицированные факторы риска (социальный статус, психические расстройства, хронический стресс, злоупотребление алкоголем, употребление наркотиков, определенные медикаменты);
3. Немодифицированные факторы риска (возраст, наследственность, национальность, раса, пол);
4. «Новые» факторы риска (гипергомоцистеинемия, васкулиты, нарушение свертывающей системы крови).
Главная задача мероприятий по первичной профилактике, в числе которых и кампания, проводимая в рамках Всемирного Дня борьбы с инсультом – повышения осведомленности населения, и прежде всего молодежи, о проблеме инсульта, о предупредительных мерах, а также важности правильного и своевременного оказания перовой помощи.
Инсульт в России молодеет
Многими исследователями отмечена тенденция к омоложению контингента больных с сосудистыми заболеваниями мозга. ОНМК у мужчин и женщин молодого возраста из разряда казуистики стали повседневной реальностью и порой вызывают существенные трудности в диагностике и тактике ведения таких больных.
Многие пациенты имеют сопутствующие заболевания, которые увеличивают риск повторного ОНМК и снижают возможность больного участвовать в активной реабилитации. Среди сопутствующих болезней у больных с ОНМК , значительно чаще встречаются артериальная гипертензия, коронарная патология, ожирение, сахарный диабет, артриты, гипертрофия левого желудочка и сердечная недостаточность.
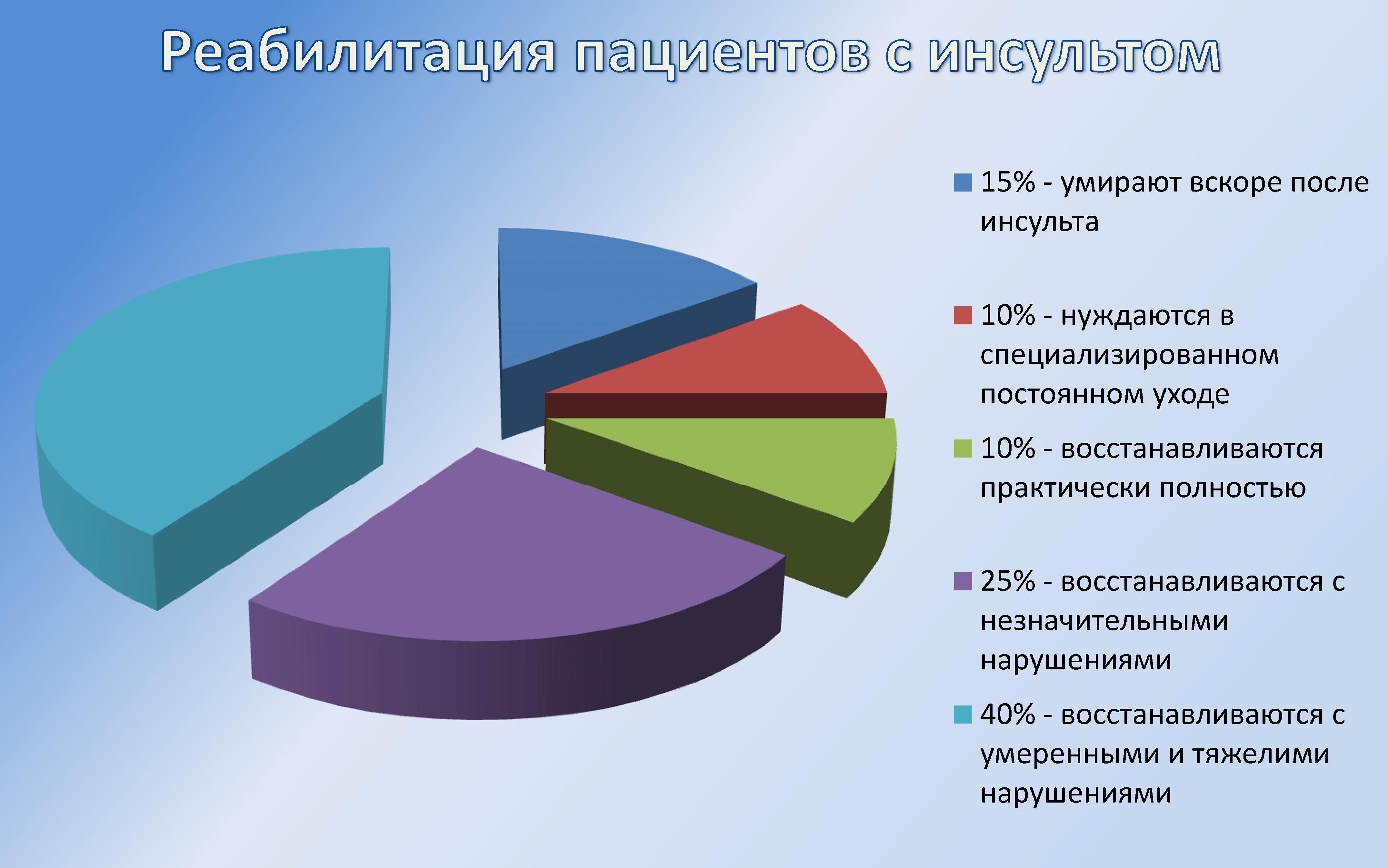
В России среди пациентов перенесших инсульт, в трудовой деятельности возвращаются лишь 10% пациентов, 85% требуют постоянной медико-социальной поддержки, а 25% больных до конца жизни остаются глубокими инвалидами.
Как распознать инсульт?
Можно выделить шесть симптомов мозгового инсульта, которые могут проявляться как в изолированном виде, так и определенном сочетании друг с другом:
1. Внезапно возникшая слабость, онемение, нарушение чувствительности в руке и/или ноге (чаще на одной половине тела);
2. Внезапно возникшее онемение и/или асимметрия лица ;
3. Внезапно возникшее нарушение речи;
4. Внезапное нарушение зрения на одном или двух глазах (нечеткое зрение, двоение предметов);
5. Внезапно возникшие трудности с ходьбой, головокружение, потеря баланса и координации;
6. Внезапная очень сильная головная боль, трудности с ходьбой, головокружение, потеря баланса и координации;

У части людей некоторые из симптомов возникают и длятся недолго – от нескольких минут до часа, они могут пройти самостоятельно. В основе этого явления временное прекращение кровотока по мозговой артерии. Подобное состояние врачи называют транзиторной ишемической атакой или микроинсультом.
У большинства людей, которые перенесли один или несколько микроинсультов, впоследствии возникает большой мозговой инсульт.
Как помочь человеку с инсультом?
Распознав симптомы инсульта очень важно предпринять комплекс действий для оказания своевременной помощи больному, ведь чем раньше начато лечение, тем эффективнее реабилитация человека после инсульта. При возникновении подозрений на инсульт необходимо срочно вызвать бригаду скорой медицинской помощи. Экстренность госпитализации и начала терапии обусловлена существованием для инсульта так называемого терапевтического окна (4-4,5 часа), начало лечения в пределах которого может свести к минимуму или вовсе устранить тяжелые последствия этого заболевания.
До приезда медицинских специалистов следует:
Уложить больного на высокие подушки;
Открыть форточку или окно;
Снять тесную одежду, расстегнуть воротничок рубашки, тугой ремень или пояс;
Измерить артериальное давление, если оно повышено – дать лекарство которое больной обычно принимает в таких случаях;
Опустить ноги пострадавшего в умеренно горячую воду.
Не стоит значительно снижать давление! Оптимально – на 10–15 мм рт. ст., не больше. В остром периоде инсульта противопоказан прием сосудорасширяющих лекарств, таких как папаверин, но-шпа, никотиновая кислота, поскольку благодаря им сосуды расширяются не в пострадавших, а в неповрежденных участках мозга. В результате кровь устремляется туда, в то время как в поврежденных зонах усугубляется кислородное голодание;
Лучше дать больному специальные препараты, которые способны защитить нервные клетки, например, глицин (его нужно положить под язык и держать до полного растворения).
Не допускайте возникновения инсульта!
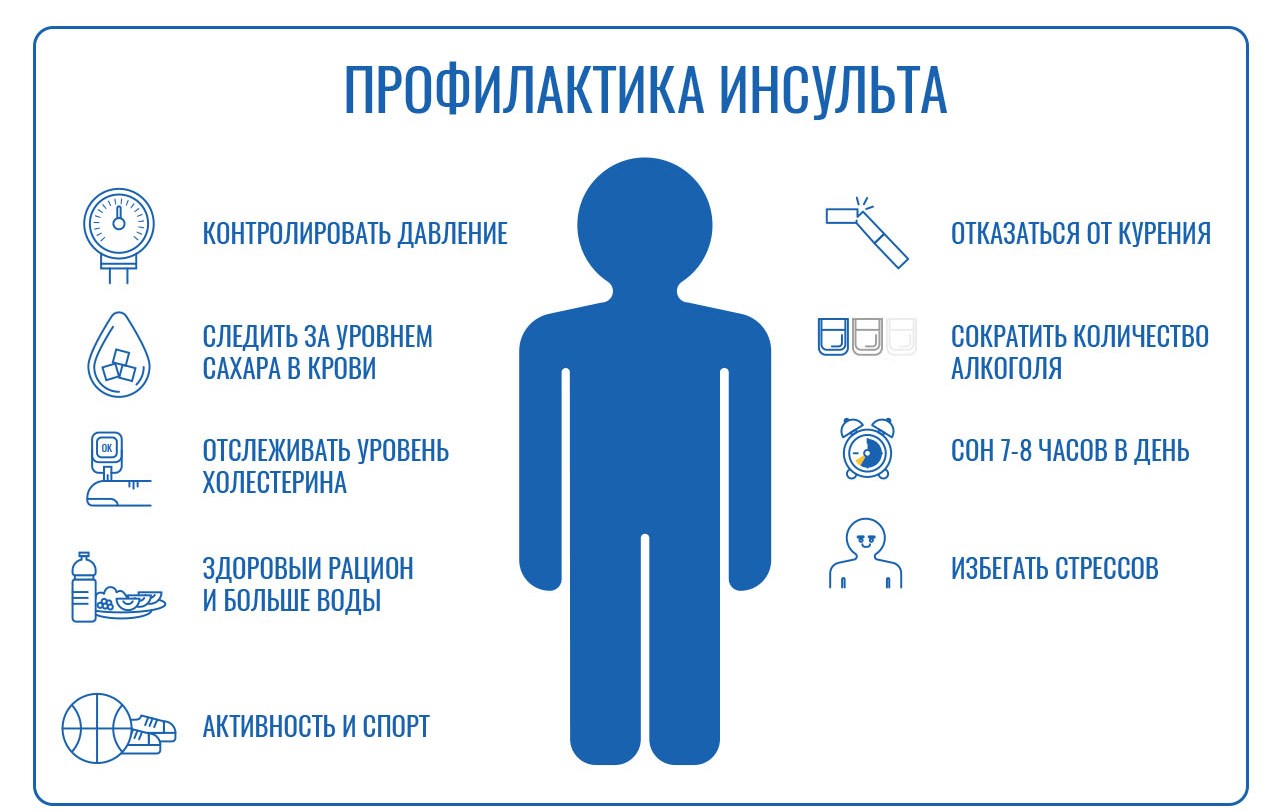
Существенно снизить риск возникновения инсульта позволяет ведение здорового образа жизни и проведение профилактических мероприятий. Профилактика инсульта основывается на принципах здорового образа жизни:
Знать и контролировать свое артериальное давление;
Не начинать курить или отказаться от курения как можно раньше;
Добавлять в пищу как можно меньше соли и отказаться от консервов и полуфабрикатов, которые содержат ее в избыточном количестве;
Соблюдать основные принципы здорового питания – есть больше овощей и фруктов, отказаться от сахара и насыщенного животного жира;
Не употреблять алкоголь. Риск развития инсульта наиболее высок в первые часы после принятия спиртного;
Контролировать уровень холестерина в крови;
Регулярно заниматься спортом. Даже умеренная физическая нагрузка – прогулка или катание на велосипеде уменьшает риск сердечно-сосудистых заболеваний, в том числе инсульта;
Соблюдать режим труда и отдыха;
Избегать стрессов.
Решающее значение в снижении смертности и инвалидизации вследствие инсульта принадлежит первичной профилактике, поэтому крайне важно своевременно проходить диагностические медицинские исследования. Для прохождения обследования и получения необходимых рекомендаций необходимо обратиться к врачу-терапевту или принять участие в диспансеризации населения.
Ведите активный образ жизни, откажитесь от вредных привычек, питайтесь правильно, избегайте стрессов и БУДЬТЕ ЗДОРОВЫ!


